Сегодня здоровье населения стало показателем общественного развития, возросла роль таких социально-экономических факторов, как самосохранительное поведение населения, его материальная обеспеченность и эффективность системы охраны общественного здоровья. Степень их влияния существенно зависит от институциональной среды, которая обеспечивает возможности равного доступа населения к современным методам сохранения и восстановления здоровья. Для достижения этой цели в России началось реформирование системы здравоохранения, которое, несмотря на сложности реализации, уже способствовало формированию таких позитивных тенденций демографической динамики, как рост продолжительности жизни и снижение материнской и младенческой смертности.
Второй демографический переход характеризуется увеличением значимости здоровья как компонента качества населения, которое из индивидуального показателя стало параметром, отражающим состояние общества. Особенно важны такие социально-экономические факторы, как самосохранительное поведение, материальная обеспеченность населения, система здравоохранения, эффективность которых зависит от специфики государственного управления и институциональных особенностей. В условиях роста численности пожилого населения (старше 60 лет) и увеличения «пенсионной» нагрузки особую важность приобретают меры, направленные на повышение ожидаемой продолжительности жизни (ОПЖ) и снижение смертности населения в трудоспособном возрасте. На макроэкономическом уровне здоровье во многом зависит от доступности государственной системы здравоохранения, однако еще во второй половине ХХ в. в странах, завершающих эпидемиологический переход, снижение заболеваемости и смертности прекратилось, что свидетельствовало об исчерпании возможностей общественного здравоохранения, особенно ощутимое при ограниченном государственном финансировании.
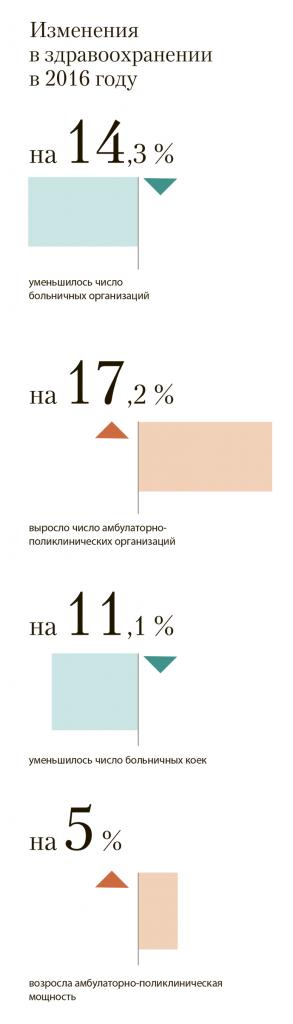 Система здравоохранения формирует условия и возможности охраны здоровья для всех граждан, и главной задачей становится обеспечение всем равного потребления медицинских услуг в соответствии с реальными потребностями граждан. Это невозможно без финансирования здравоохранения, которое за постсоветский период сократилось примерно вдвое, до 3,7–3,9% ВВП, что потребовало реформирования всей системы оказания медицинской помощи (Улумбекова, 2015). Реформы, с одной стороны, имели целью стандартизацию диагностики и лечения, обеспечивающие одинаковый доступ к современным методам сохранения и восстановления здоровья, а с другой – ориентировались на повышение ответственности населения за свое здоровье и развитие самосохранительного поведения. Эти процессы протекают неравномерно, институциональный переход опережает изменение индивидуальных патерналистских традиций, приводя к разрыву между потребностями населения и возможностями государства удовлетворить их. Так, в 2016 г. 0,5% детей до 18 лет, нуждающихся в медицинской помощи, не получили ее, и изменения тенденции пока не наблюдается: в 2011 г. таких детей было 0,7%, в 2014 г. – 0,8% (Росстат, 2018). Отчасти причина была в реструктуризации сети лечебно-профилактических учреждений, которая заметно изменилась в пользу амбулаторной помощи – с момента активизации реформы в 2011 г. число больничных организаций в 2016 г. уменьшилось на 14,3%, а амбулаторно-поликлинических выросло на 17,2%, но число больничных коек уменьшилось на 11,1%, а амбулаторно-поликлиническая мощность возросла лишь на 5% (Росстат, 2017). Рост числа амбулаторно-поликлинических организаций опережал сокращение больничных, т.е. все больные, для которых сократили число больниц, могут обратиться в поликлиники, число которых увеличивалось даже быстрее, чем уменьшалось число больниц. Это имело бы положительный эффект, если бы эти новые амбулатории смогли принять тех пациентов, которым не стало места в больницах. Однако получается, что теперь в больницы не попадает примерно каждый десятый (сокращение на 11,1%), а увеличившиеся амбулатории могут принять лишь каждого двадцатого (их возможности выросли лишь на 5%, т.е. на 1/20). Таким образом, очевиден даже количественный разрыв – половина из пациентов, не принятых на стационарное лечение, не сможет получить его и в амбулаторном формате; выход из положения возлагается на «дистанционное здравоохранение», эффективность которого прямо зависит от инфраструктуры коммуникации и уровня самосохранительного поведения населения.
Система здравоохранения формирует условия и возможности охраны здоровья для всех граждан, и главной задачей становится обеспечение всем равного потребления медицинских услуг в соответствии с реальными потребностями граждан. Это невозможно без финансирования здравоохранения, которое за постсоветский период сократилось примерно вдвое, до 3,7–3,9% ВВП, что потребовало реформирования всей системы оказания медицинской помощи (Улумбекова, 2015). Реформы, с одной стороны, имели целью стандартизацию диагностики и лечения, обеспечивающие одинаковый доступ к современным методам сохранения и восстановления здоровья, а с другой – ориентировались на повышение ответственности населения за свое здоровье и развитие самосохранительного поведения. Эти процессы протекают неравномерно, институциональный переход опережает изменение индивидуальных патерналистских традиций, приводя к разрыву между потребностями населения и возможностями государства удовлетворить их. Так, в 2016 г. 0,5% детей до 18 лет, нуждающихся в медицинской помощи, не получили ее, и изменения тенденции пока не наблюдается: в 2011 г. таких детей было 0,7%, в 2014 г. – 0,8% (Росстат, 2018). Отчасти причина была в реструктуризации сети лечебно-профилактических учреждений, которая заметно изменилась в пользу амбулаторной помощи – с момента активизации реформы в 2011 г. число больничных организаций в 2016 г. уменьшилось на 14,3%, а амбулаторно-поликлинических выросло на 17,2%, но число больничных коек уменьшилось на 11,1%, а амбулаторно-поликлиническая мощность возросла лишь на 5% (Росстат, 2017). Рост числа амбулаторно-поликлинических организаций опережал сокращение больничных, т.е. все больные, для которых сократили число больниц, могут обратиться в поликлиники, число которых увеличивалось даже быстрее, чем уменьшалось число больниц. Это имело бы положительный эффект, если бы эти новые амбулатории смогли принять тех пациентов, которым не стало места в больницах. Однако получается, что теперь в больницы не попадает примерно каждый десятый (сокращение на 11,1%), а увеличившиеся амбулатории могут принять лишь каждого двадцатого (их возможности выросли лишь на 5%, т.е. на 1/20). Таким образом, очевиден даже количественный разрыв – половина из пациентов, не принятых на стационарное лечение, не сможет получить его и в амбулаторном формате; выход из положения возлагается на «дистанционное здравоохранение», эффективность которого прямо зависит от инфраструктуры коммуникации и уровня самосохранительного поведения населения.
Самосохранительное поведение приобретает особое значение на фоне массового роста неинфекционных заболеваний (НИЗ), распространение которых во всем мире приобрело характер эпидемии с высокой летальностью. ВОЗ объединяет в НИЗ сердечно-сосудистые заболевания (инсульт, инфаркт и проч.); злокачественные новообразования (онкологические заболевания); хронические респираторные заболевания (хроническая обструктивная болезнь легких, астма и проч.); сахарный диабет. В 2017 г. в РФ от болезней системы кровообращения произошло 47,0% смертей, от новообразований – 15,8% (Министерство здравоохранения РФ, 2018).
Хотя за последнее десятилетие ОПЖ увеличилась более чем на пять лет и продолжает расти, в 2017 г. она составила, по данным Росстата, 72,68 года, увеличившись за год на 0,81 года, достигнув у мужчин 67,58, у женщин – 77,62 года. К 2017 г. не достигнуты показатели «Смертность от новообразований» (в том числе от злокачественных) до 190 случаев на 100 тыс. населения и «ОПЖ при рождении» (75 лет) (Министерство здравоохранения РФ, 2018). Рост продолжительности жизни в значительной мере связан со снижением смертности лиц трудоспособного возраста (16–55/59 лет), которая за 2017 г. по сравнению с аналогичным периодом 2016 г. снизилась на 8,5% (с 517,6 до 473,4 на 100 тыс. человек трудоспособного возраста). Последовательно снижается и гендерный разрыв между ОПЖ мужчин и женщин, который в 2011 г. составлял 11,57 года, в 2016-м – 10,56 года, в 2017-м – 10,04 года.
В 2017 г. достигнуты исторические минимумы материнской и младенческой смертности: материнская смертность снизилась с 47,7 на 100 тыс. родившихся в 1990 г. до 7,3 за 2017 г., младенческая смертность уменьшилась с 17,4 на 1 000 родившихся живыми в 1990 г. до 5,5 за 2017 г. За 2017 г. общий коэффициент смертности (ОКС) составил 12,4‰, что на 3,9% ниже по сравнению с аналогичным периодом 2016 г., а смертность от НИЗ сократилась еще больше: на 4,8% – от болезней системы кровообращения (584,7 на 100 тыс. населения), на 2,3% – от новообразований (196,9 на 100 тыс. населения), на 12,3 % – от болезней органов дыхания (Министерство здравоохранения РФ, 2018).
Согласно отчету о ходе реализации и оценке эффективности Государственной программы Российской Федерации «Развитие здравоохранения» (Министерство здравоохранения РФ, 2018), за 2011–2016 гг. была достигнута положительная демографическая динамика некоторых показателей здоровья сельского населения:
-
на 2,5 года (с 67,99 до 70,5 лет) выросла ОПЖ при рождении (для городского населения – рост на 1,84 года, до 72,35);
-
на 6,6% (с 15,2‰ до 14,2‰) снизился ОКС (для городского населения – на 3,1%, до 12,4‰);
-
на 25,3% снизилась смертность от болезней системы кровообращения (для городского населения – на 15,1%), болезней органов дыхания – на 10,3% (для городского населения – на 6,1%);
-
на 16,5% (с 9,1‰ до 7,6‰) уменьшилась младенческая смертность (для городского населения – на 16,7%, с 6,6‰ до 5,5‰);
-
на 27,3% (с 1,1‰ до 0,8‰) снизилась детская смертность, достигнув уровня городского населения;
-
на 12,7% (с 7,1‰ до 6,2‰) снизилась смертность в трудоспособном возрасте (для городского населения – на 14,0%, с 5,7‰ до 4,9‰);
-
на 12,5% (с 56,2‰ до 49,2‰) снизилась смертность лиц старше трудоспособного возраста (для городского населения – на 6,7%).
В условиях демографического старения вопросы сохранения здоровья населения приобретают особую важность, поэтому цели Государственной программы РФ «Развитие здравоохранения», утвержденной постановлением Правительства РФ 26 декабря 2017 г., предполагают к 2025 г.:
-
увеличение ОПЖ при рождении до 76,0 лет;
-
снижение смертности населения в трудоспособном возрасте до 380 на 100 тыс. чел.;
-
снижение смертности от болезней системы кровообращения до 500 на 100 тыс. чел.;
-
снижение смертности от новообразований (в том числе злокачественных) до 185 на 100 тыс. чел.